Ung thư buồng trứng là một trong những bệnh lý ung thư nguy hiểm nhất ở phụ nữ. Bệnh còn được gọi là “sát thủ thầm lặng” vì bệnh nhân ít có biểu hiện lâm sàng ở giai đoạn đầu. Tuy nhiên may mắn là vẫn có cách để chúng ta phòng ngừa và nhận biết được những dấu hiệu của căn bệnh nguy hiểm này.
Ước tính năm 2018 trên toàn cầu có 295.414 mắc ung thư buồng trứng và có tới 184.799 trường hợp tử vong. Tại Việt Nam, ung thư buồng trứng là ung thư thường gặp đứng hàng thứ 12 ở nữ, ước tính năm 2018 có 1.500 ca mới mắc và 856 ca tử vong. Đánh giá về mức độ nguy hiểm, ung thư buồng trứng là căn bệnh có tỷ lệ tử vong cao nhất trong các bệnh lý ung thư phụ khoa với tỉ lệ sống sót sau 5 năm chỉ khoảng 40%. Tuy nhiên, nếu được phát hiện sớm, bệnh nhân ung thư buồng trứng sẽ có tỷ lệ sống còn cao. Ung thư buồng trứng thường không có triệu chứng báo động vào giai đoạn sớm, hoặc có thể có triệu chứng nhưng thường dễ bị nhầm lẫn với các triệu chứng của đường tiêu hóa. Do đó bệnh nhân thường không được chẩn đoán cho đến khi bệnh tiến triển rầm rộ.
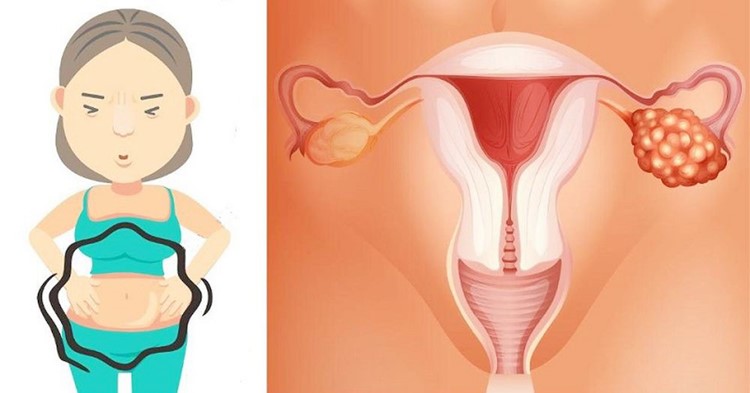
Ung thư buồng trứng là gì?
Buồng trứng là một trong những cơ quan sinh sản của phụ nữ, mỗi phụ nữ có 2 buồng trứng, chúng nằm trong khung chậu, ở 2 bên tử cung và nối với tử cung qua 2 ống dẫn trứng. Chức năng của buồng trứng là sản xuất ra trứng, tham gia vào quá trình thụ tinh và sản xuất ra nội tiết tố nữ gồm estrogen và progesterone. Hai loại nội tiết tố do buồng trứng tiết ra có tác động đến quá trình phát triển cơ thể người phụ nữ và liên quan đến chu kỳ kinh nguyệt, mang thai.
Ung thư buồng trứng xảy ra khi các tế bào bình thường của buồng trứng chuyển thành ác tính và tăng trưởng không kiểm soát. Ung thư buồng trứng trước đây được cho là chỉ khởi nguồn từ buồng trứng, nhưng những bằng chứng gần đây đã cho thấy rất nhiều ung thư buồng trứng có thể xuất phát từ các tế bào ở đoạn xa của vòi trứng.
Các thể ung thư buồng trứng bao gồm:
Ung thư biểu mô buồng trứng là các tế bào ung thư phát triển từ các tế bào trên bề mặt buồng trứng đây là loại hay gặp nhất.
Ung thư tế bào mầm là ung thư xuất phát từ các tế bào sản xuất ra trứng, loại này ít gặp hơn ung thư biểu mô.
Ung thư buồng trứng xuất phát từ các tế bào mô nâng đỡ buồng trứng. Loại này cũng ít gặp.
Các tế bào ung thư buồng trứng có thể xâm lấn và phá hủy các mô, cơ quan xung quanh. Nếu không được phát hiện sớm, chúng có thể di căn tới các cơ quan ở xa trong cơ thể và gây tử vong. Thường bệnh nhân chỉ có triệu chứng khi bệnh đã phát triển ra ngoài buồng trứng. Do đó, trong hầu hết các trường hợp, chỉ phát hiện bệnh trong giai đoạn trễ. Theo Hội Ung thư Hoa Kỳ (ACS), chỉ khoảng 20% bệnh nhân được chẩn đoán trong giai đoạn sớm.
Ung thư buồng trứng thường xảy ra ở phụ nữ từ 60 – 65 tuổi, nhưng cũng có thể gặp ở những phụ nữ trẻ hay lớn tuổi hơn. Đôi khi, ung thư buồng trứng có tính di truyền trong gia đình.
Các triệu chứng của ung thư buồng trứng
Nhiều phụ nữ thường chủ quan và bỏ qua các triệu chứng của ung thư buồng trứng vì chúng đôi khi có thể bị nhầm lẫn với các triệu chứng có thể gặp trong chu kỳ kinh nguyệt hoặc với các rối loạn tiêu hóa, rối loạn tiết niệu ít nghiêm trọng hơn.
Các triệu chứng phổ biến của ung thư buồng trứng bao gồm:
Chướng bụng.
Đau vùng chậu hoặc bụng.
Khó ăn hoặc cảm thấy no nhanh.
Cảm thấy cần đi tiểu gấp hoặc thường xuyên.
Các triệu chứng khác có thể là:
Mệt mỏi.
Bụng khó chịu hoặc ợ chua.
Đau lưng.
Đau khi giao hợp.
Táo bón.
Thay đổi kinh nguyệt.
Nếu gặp bất kỳ triệu chứng nào trong số này và kéo dài hơn hai tuần, điều quan trọng là chị em không nên chủ quan và bỏ qua chúng, cần đi khám sớm để phát hiện bệnh kịp thời.

Các yếu tố nguy cơ của ung thư buồng trứng?
Có nhiều yếu tố tác động đến nguy cơ ung thư buồng trứng, bao gồm chủng tộc, yếu tố di truyền và tuổi tác.
Chủng tộc
Phụ nữ da trắng có nguy cơ mắc ung thư buồng trứng cao nhất, tiếp theo là người gốc Tây Ban Nha, người Châu Á và phụ nữ da đen. Trong đó phụ nữ da trắng và da đen có tỷ lệ tử vong cao nhất do ung thư buồng trứng.
Di truyền
Khoảng 5-10% phụ nữ mắc ung thư buồng trứng có tính di truyền. Có hai đột biến di truyền có khả năng gây ung thư buồng trứng cao nhất là đột biến gen BRCA1 và BRCA2. Những gen này cũng gặp trong ung thư vú, vì vậy nếu một phụ nữ có tiền căn cá nhân hoặc gia đình bị ung thư vú, thì cô ấy có nhiều khả năng bị ung thư buồng trứng.
Hội chứng Lynch, hay còn được gọi là Hội chứng ung thư đại trực tràng không polyp di truyền (HNPCC), là một hội chứng di truyền có liên quan đến ung thư buồng trứng. Phụ nữ có tiền sử Hội chứng Lynch có khoảng 10-15% nguy cơ phát triển ung thư buồng trứng trong suốt cuộc đời.
Ngoài những đột biến di truyền này, tiền sử gia đình cũng là một yếu tố góp phần lớn vào nguy cơ phát triển ung thư buồng trứng của người phụ nữ. Ngay cả khi không có đột biến di truyền được biết đến, nếu một phụ nữ có mối liên hệ gia đình cấp độ một với căn bệnh này (bà, mẹ, con gái hoặc chị gái), nguy cơ ung thư buồng trứng của họ là 5%. Tiền sử gia đình bị ung thư vú, ung thư đại trực tràng và ung thư tử cung đều có thể làm tăng nguy cơ ung thư buồng trứng.
Tuổi và tiền căn sinh sản
Mặc dù phụ nữ mọi lứa tuổi đều có thể mắc ung thư buồng trứng, tỷ lệ ung thư buồng trứng lại cao nhất ở phụ nữ từ 55-64 tuổi.
Phụ nữ bắt đầu hành kinh khi còn nhỏ (trước 12 tuổi) cũng có nguy cơ cao hơn, cũng như những phụ nữ:
Chưa sinh con.
Có con đầu lòng sau 30 tuổi.
Mãn kinh sau 50.
Chưa bao giờ uống thuốc tránh thai.
Đã từng bị vô sinh (bất kể đã sử dụng thuốc hỗ trợ sinh sản hay chưa).
Đã sử dụng liệu pháp hormone để giảm các triệu chứng mãn kinh.
Ung thư buồng trứng và khả năng sinh sản
Nhiều phụ nữ có nguy cơ cao hoặc đã từng bị ung thư buồng trứng lo lắng về khả năng có con trong tương lai. Các phương pháp điều trị như phẫu thuật, có thể khiến bệnh nhân bị vô sinh hoặc mãn kinh sớm. Điều quan trọng là người phụ nữ cần phải thảo luận về bảo tồn khả năng sinh sản trước khi bắt đầu điều trị vì khả năng bảo tồn chức năng sinh sản sẽ giảm đáng kể sau khi bắt đầu điều trị ung thư.
Nếu phát hiện bệnh trong giai đoạn sớm, sẽ có nhiều lựa chọn bảo tồn khả năng sinh sản cho bệnh nhân. Tuy nhiên cần cân bằng giữa mong muốn của bệnh nhân và việc đảm bảo an toàn về mặt ung thư.

Phòng ngừa
Việc sử dụng thuốc tránh thai, nhất là khi đã uống trong vài năm, đã được chứng minh là làm giảm nguy cơ ung thư buồng trứng tới 50% so với những phụ nữ chưa bao giờ sử dụng thuốc tránh thai. Mang thai và cho con bú cũng có liên quan đến việc giảm nguy cơ ung thư buồng trứng, cũng như việc sinh nhiều con trước 26 tuổi.
Những hiểu biết mới về việc đột biến gen BRCA1 và BRCA2 làm tăng nguy cơ ung thư buồng trứng như thế nào, đã giúp ích cho người phụ nữ trong việc đưa ra quyết định phòng ngừa bằng cách cắt bỏ buồng trứng và ống dẫn trứng. Điều này giúp giảm đáng kể nguy cơ ung thư buồng trứng. Tuy nhiên, điều quan trọng cần nhớ là việc này cũng đi kèm với những rủi ro, do đó cần phải trao đổi với bác sĩ để thảo luận xem đây có phải là một lựa chọn tốt hay không.
Hiện nay rất khó để tầm soát phát hiện sớm ung thư buồng trứng. Nhiều người lầm tưởng rằng xét nghiệm phết tế bào cổ tử cung có thể phát hiện ung thư buồng trứng. Trên thực tế, tại thời điểm này không có xét nghiệm tầm soát định kỳ đáng tin cậy về ung thư buồng trứng. Vì vậy phụ nữ có tiền sử gia đình mắc bệnh hoặc các yếu tố nguy cơ khác nên nói chuyện với bác sĩ về xét nghiệm di truyền và các bước khác để theo dõi hoặc giúp giảm nguy cơ mắc bệnh của họ.
Điều trị
Việc điều trị ung thư buồng trứng có thể bao gồm một hoặc nhiều phương pháp điều trị sau:
Phẫu thuật.
Hóa trị.
Phẫu thuật để loại bỏ khối u là phương pháp chẩn đoán và điều trị ung thư buồng trứng phổ biến nhất. Hóa trị là điều trị ung thư bằng cách sử dụng các hóa chất tiêu diệt tế bào ung thư hoặc ngăn chúng phát triển. Mục tiêu của hóa trị là chữa khỏi bệnh ung thư, thu nhỏ khối u trước khi phẫu thuật, tiêu diệt các tế bào có thể đã di căn hoặc kiểm soát sự phát triển của khối u.
Phương pháp điều trị ung thư buồng trứng ngày càng được “cá nhân hóa”, kế hoạch điều trị sẽ được điều chỉnh theo giai đoạn bệnh, cùng với các yếu tố xã hội, tâm lý và cuộc sống của bệnh nhân để phù hợp nhất với tình
Nguồn: BS CKII Nguyễn Văn Tiến -Tạp chí Sức Khỏe